2025年末、米国で非常に珍しい食中毒事例がCDCから報告されました。生牡蠣を原因とするサルモネラ食中毒です。牡蠣による食中毒といえば、通常はノロウイルスや腸炎ビブリオが原因の大半を占めますが、今回は稀な血清型であるSalmonella Telelkebir(サルモネラ・テレルケビル)による広域アウトブレイクとして、CDCが調査を進めています。
通常、生牡蠣の微生物リスクと言えばノロウイルスや腸炎ビブリオ/Vibrio が中心であり、サルモネラが主役として登場することはほとんどありません。 本稿では、この年末アウトブレイクを概観するとともに、生牡蠣に対する微生物規格基準が米国・EU・日本でどのように設計されてきたのか、その歴史的背景を含めて整理してみます。
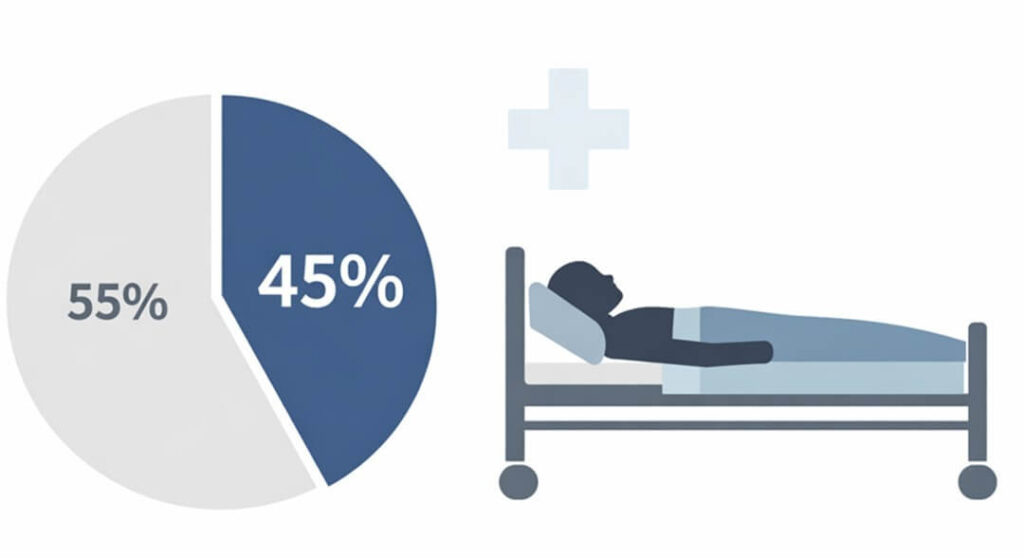
CDC報告:全米22州、入院率45%という異常事態
2025年12月23日時点で、合計64人の感染者が22の州から報告されています。CDCが発表した調査報告(2025年12月23日更新)によると、今回のサルモネラ(Salmonella Telelkebir)のアウトブレイクは、従来の食中毒のイメージを覆すいくつかの特徴を持っています。
異例の広域性と期間
2025年6月から11月にかけて、全米22州という広範囲で感染が確認されています。これは特定のレストランのミスではなく、大規模な供給網のどこかに問題があった可能性を示唆しています(供給網に問題がある可能性については、まだ調査段階)。

驚異の入院率
情報が得られた患者のうち、約45%(44人中20人)が入院しています。通常のサルモネラ中毒の入院率は約20%程度と言われており、今回のアウトブレイクではそれを大きく上回る入院率が報告されています。ただし、この入院率の高さが、菌株そのものの病原性によるものなのか、生牡蠣という生食形態による摂取条件の影響なのか、あるいは患者背景(年齢や基礎疾患など)によるものなのかについては、CDCは現時点では明確な因果関係を示していません。
調査状況
2025年12月23日時点で、CDCとFDA(食品医薬品局)は原因となった牡蠣の産地特定を進めていますが、まだ特定には至っていません。全ゲノムシーケンス(WGS)解析により、患者由来の菌株が遺伝的に近縁であることが確認されており、共通の感染源から感染した可能性が高いと考えられています。
歴史的に見ても「生牡蠣×サルモネラ」は異例
二枚貝は濾過摂食により陸上由来海水中の細菌やウイルスを濃縮するため、理論的にはサルモネラを含むさまざまな病原体のベクターになり得ます。 しかし実際の疫学データでは、世界的に見ても生牡蠣に関連する食中毒の主因はノロウイルスとVibrio属細菌であり、サルモネラが原因として挙がるアウトブレイクはごく少数にとどまります。
こうした背景から、今回の米国アウトブレイクを「世界的にも極めて珍しい、生牡蠣由来サルモネラ食中毒」と位置づけることには十分な根拠があります。

生牡蠣のサルモネラ検査の「必要性」と「実効性」
以上のように、生牡蠣におけるサルモネラ食中毒の可能性は極めて低いと考えられていますが、今回の事件のように重篤なサルモネラ食中毒が起きると「なぜ出荷前にすべてサルモネラ検査をしないのか?」という疑問が当然湧いてきます。しかし、専門家の間では、生牡蠣のサルモネラ検査の「必要性」と「実効性」をめぐり、二つの相反する視点が存在しています。ここではこれに関して二つの相反するレポートを紹介しておきたいと思います。
視点A:サルモネラの直接検査が必要だとする主張(米国論文)
一つ目の視点は、「指標細菌(大腸菌群)だけに頼る現在のモニタリングは不十分であり、サルモネラを直接検査すべきだ」というものです。
2005年に発表された米国の調査(Brandsら、2005)では、全米36の湾から採取された牡蠣を調べたところ、なんと全体の7.4%からサルモネラが検出されました。衝撃的なのは、これらの牡蠣が「人間が食べても安全」と当局に承認された海域から採取されていたという点です。
さらに、現在の規制が指標としている「糞便性大腸菌群」の数値と、サルモネラの存在には一貫した相関関係が見られませんでした。つまり、大腸菌が基準値以下で「きれいな水」だと判定されても、サルモネラが潜んでいる可能性があるのです。この研究は、消費者を守るためにはサルモネラそのものを定期的にモニタリングする仕組みが不可欠だと主張しています。

視点B:サルモネラ検査は無意味と主張する論文(イタリア論文)
一方で、近年のイタリアで発表された研究(Ciccarelliら、2024年)は、サルモネラの個別検査を義務付けることの「効率の悪さ」と「無意味さ」を指摘しています。
イタリアのマルケ州で行われた8年間の調査では、牡蠣からサルモネラが検出された例は一度もありませんでした。このような発生率が極めて低い地域で、すべての検体を検査し続けることは、コストに見合わないとされています。
さらに、検査には「時間」という致命的な壁があります。
1. 結果が出るまでのタイムラグ: サルモネラの陽性結果が確定するまでには、平均で約10日かかります。
2. 市場流通のスピード: 生鮮品である牡蠣は、検査結果が出る頃にはすでに消費者の口に入ってしまっています。
3. 統計的な限界: 1ユニットだけの検査では汚染を見逃す確率が高く、精度を高めるには検査数を3倍以上に増やす必要があり、現実的ではありません。
この視点では、サルモネラ検査は「起きてしまった汚染を確認する」ことには役立っても、「食中毒を未然に防ぐ」手段としては実効性が薄いと結論づけられています。

2つの視点の整理(筆者)
つまり、「サルモネラは指標細菌で予測できるか?」という科学的問いに対しては、両論文とも「完全には予測できない(相関は低い)」という点では一致しています。その上で、イタリアの論文は「発生が稀すぎて、予測できない検査にコストをかける意味が薄い」とし、アメリカの論文は「発生が多すぎるから、予測できない指標は捨てて直接検査すべきだ」と述べているのです。
例えるなら、 毎日どこかで火事が出るような危険な地域(アメリカの研究)では、「全戸に消防士を配置して直接監視(サルモネラ検査)すべきだ」と言い、 ここ10年火事が起きていない平和な地域(イタリアの研究)では、「高額な監視員を雇うより、まずは基本的な防火習慣(大腸菌管理)を徹底する方が合理的だ」と言っているようなものです。

ところで、日本の公表統計や総説では、サルモネラ食中毒について、生牡蠣を含む二枚貝が主要因として扱われた例は見当たりません。 平成元年度から13年間, 多摩地域で販売されている生食用カキ822検体について細菌試験を行った結果、サルモネラは,全調査期間を通じて検出されなかったと報告されています(東 京 衛 研 年 報 53, 2002)。このような日本の状況を鑑みると、日本ではイタリアの論文の助言が当てはまり、サルモネラ食中毒防止のためのサルモネラ検査は不要との結論になりそうです。
世界の「生牡蠣」微生物規格はどうなっている?
最後に、各国の生牡蠣に対する微生物規格基準の違いを整理しておきます。
EU(欧州連合):最も厳格
EC規則2073/2005に基づく基準
| 検査項目 | 基準値 | サンプル数 |
|---|---|---|
| サルモネラ | 25gあたり不検出 | n=5, c=0 |
| E.coli(大腸菌) | 230 MPN/100g | n=1 |
特徴:
- サルモネラの直接検査を義務化
- 食品安全基準(Food Safety Criterion)として明確に規定
- 市場に出る段階での検査が必要
米国:指標菌アプローチ
NSSP(National Shellfish Sanitation Program)基準
| 検査項目 | 基準値 |
|---|---|
| E.coli (大腸菌)または糞便系大腸菌群 | 230 MPN/100g以下 |
| サルモネラ | 検査項目なし |
特徴:
- 糞便汚染の「指標菌」としてE.coliを使用
- サルモネラは直接検査しない
- 1970年代から続く伝統的アプローチ
日本:E.coli(ローマン体表記=糞便系大腸菌群) + 腸炎ビブリオ
食品衛生法に基づく「生食用かき」の成分規格
| 検査項目 | 基準値 |
|---|---|
| 細菌数 | 50,000/g以下 |
| E.coli(ローマン体表記=糞便系大腸菌群)(最確数) | 230/100g以下 |
| 腸炎ビブリオ(最確数) | 100/g以下 |
| サルモネラ | 検査項目なし |
特徴:
- E.coli(ローマン体表記=糞便系大腸菌群)に加えて腸炎ビブリオも規制
- サルモネラは検査対象外
- 1967年制定以来、基本構造は変わらず
比較まとめ
| 国・地域 | サルモネラ検査 | 主な指標菌 | 規制哲学 |
|---|---|---|---|
| EU | ✅ 義務 | E.coli(大腸菌) | 病原体直接管理 |
| 米国 | ❌ なし | E.coli(大腸菌)/糞便性大腸菌群 | 指標菌による間接管理 |
| 日本 | ❌ なし | E.coli(ローマン体表記=糞便系大腸菌群)+ 腸炎ビブリオ | 指標菌 + 地域特性 |
面白いことに、現在の各国の規制は、それぞれの国の研究者から「無意味だ」と突っ込まれている構図になっています。 米国では「指標菌だけでは不十分だ」と叩かれ、EUでは「サルモネラ検査は非効率だ」と叩かれる。 サルモネラの発生頻度という前提条件の違いが、最適な管理戦略を変えていることを示していると言えます。

